放射線治療

IMRTとは

IMRT(アイエムアールティー)とは、放射線の強度を変えることで、腫瘍部分に放射線を集中的に照射する治療法です。
最新のコンピューター技術により、狙った部位にのみ十分な放射線を当てることが可能となりました。
従来の放射線療法との違い
正常な部分は避け、腫瘍部分に強力照射
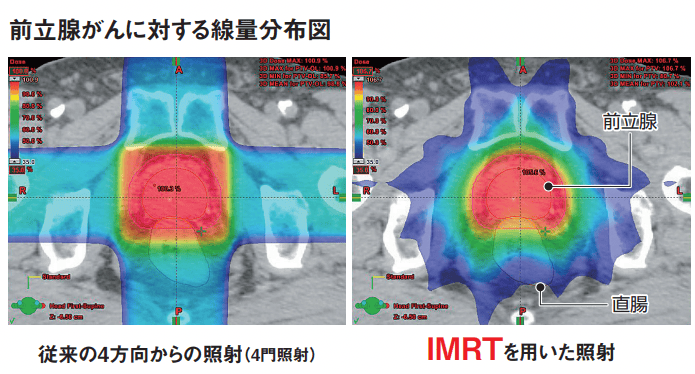
従来の放射線照射方法では、腫瘍部分のみならず周囲の正常な部分にも放射線を照射せざるを得ませんでした。
その結果、正常な部分に照射可能な放射線量には限度があるため、それに合わせて、腫瘍部分にも十分な放射線量を当てることができなかったのです。
前立腺がんを例に見てみると、前立腺は直腸の前壁を取り囲むような形をしているため、従来の照射方法で高線量を当てた場合、直腸前壁にも同程度の放射線量が照射され、その影響で直腸内膜から出血を起こしてしまっていました。
IMRTでは直腸への照射を極力避けながら、前立腺にはより高線量の放射線を照射することが可能なので、治療効果を上げるばかりでなく、こうした副作用が減ることが期待されます。
コンピューターによる高度な計算が鍵
この高度な技術が可能となった背景としては、コンピューターの急速な進化によるものが非常に大きいといえます。
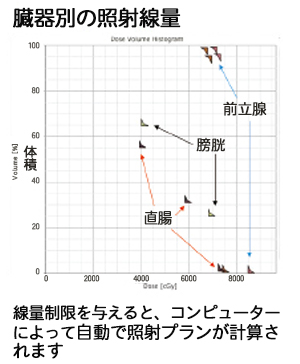
IMRTの治療計画は、腫瘍部分ならびに照射したくない正常部分に線量制限を与えることで、コンピューターが自動でそれに合わせた照射プランを計算してくれます。
ただし、それが確かなものであるかを検証する作業は、最も大切な「安全性」のため、確実にこなしていかなければなりません。
高度な技術が発達するにつれ、複雑だからこそ検証が重要になってくるのです。
さらにIMRTを行う際には、毎回治療装置の上でCTを撮影し、計画時との臓器のズレを調節してから治療を行っています。
集学的治療と放射線治療
多くの治療法の中から、患者さんご自身で治療を選択できる時代に
現在当院では、前立腺がんであれば、外科手術や外部放射線治療(IMRT)のほかにも、小線源治療、そしてそれらの組み合わせというさまざまな治療法を行っています。
それぞれにメリット・デメリットがありますが、早期であれば治療成績は変わらないので、患者さんご自身がご自分に合った治療法を選択できるのです。
それだけ治療の幅が広くなってきたことを、多くの方に知ってもらいたいと思います。
放射線治療装置 リニアック

リニアックとは、日本語の正式名称を直線加速器といい、放射線を発生させ、その放射線により、細胞を死滅させて治療を行う放射線治療装置のことです。
放射線治療で基本としていることは、「腫瘍などの患部にできるだけ線量を集中させ、それ以外の正常な部分への照射は極力避ける」ということです。それは、放射線でがんを治すことができる一方放射線には発がんなどの副作用もある「諸刃の剣」であるためです。
リニアックは非常に高性能な機械で、その分高い安全性が求められるため、ほとんどすべての動作は二重のインターロック機能が付いて安全性を確保しています。
関連コンテンツ
永久挿入密封小線源療法とは
当院では、前立腺がんの永久挿入密封小線源療法(密封小線源による前立腺がんの組織内照射療法:Brachytherapy)を2004年9月から実施しています。
2015年6月には1,000例目を治療しました。全国では5番目に多い症例数です。
現在、週3件の治療を行っています。
当院では下記の要領でこの治療を行います。治療をご希望の患者さんは受診先の泌尿器科の医師に適応があるかどうかご相談ください。
また御担当の先生には添付書類をご参考にしていただければ幸いです。
なお、担当医不在の場合もございます。ご紹介の際に診察の予約をお取りしますので、必ず下記お問い合わせまでご連絡ください。
また、必要な資料をご持参いただければ基本的には1回の受診で治療の予約をすることが可能です。
適応について
以下のすべての基準を満たしていることが必要です。
- 臨床病期 T2 以下:前立腺にとどまっている
- 転移が無い
- 発見時の PSA 20ng/ml 以下
- 骨盤内への放射線治療の既往が無い
- 前立腺容積が 40ml 以下:ホルモン療法による縮小後でも可能
- 前立腺肥大症の手術の既往が無い
- 高度の排尿障害がないもの
- 80才以下
- 腰椎麻酔が可能
治療プロトコール
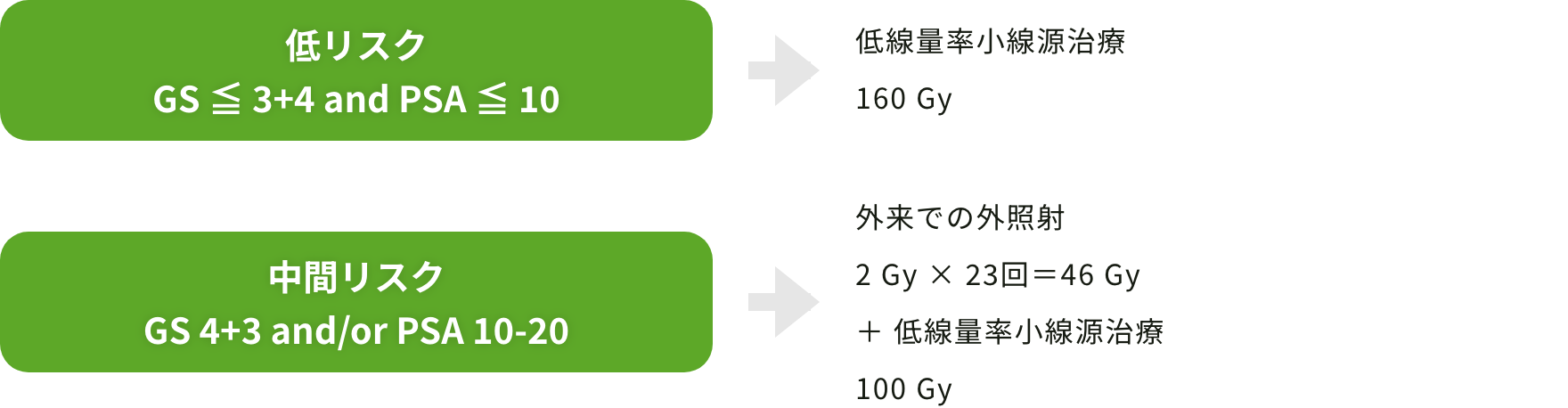
その後の維持療法はありません。
※前立腺が大きいと線源数が規定量を超えたり穿刺が困難になります。前立腺容積があまり大きい場合には3-4ヶ月間のホルモン療法を先行し、前立腺を小さくしてから治療を行う場合があります。
治療成績と合併症について
当院での密封小線源治療の成績
2004年9月30日〜2013年3月31日に小線源治療を行った829例
| 平均年齢 | 66歳 (47-80歳) |
|---|---|
| 平均観察期間 | 77か月 |
| 低リスク LDR単独(705例) |
中間リスク LDR+外照射併用(124例) |
|
|---|---|---|
| PSA再発 | 67例(9.5%) | 11例(8.9%) |
| PSA再発のうちの 臨床的再発 |
35例(5.0%) | 6例(4.8%) |
PSA再発
治療後のPSA値がnadir+2以上となったもの
臨床的再発
原則として、前立腺生検でがんの残存あるいは画像診断で転移が証明された場合
密封小線源治療の合併症
| 単独 | 外照射併用 | |
|---|---|---|
| 一時的な排尿困難 | ほぼ100% | ほぼ100% |
| 尿閉 | 1% | 0% |
| 直腸出血 | 1% | 14%(近年は5%以下) |
| 血尿・尿道出血 | 3% | 6% |
| 放射線性尿道炎 | 2% | 3% |
| 排尿時痛 | 3% | 8% |
| 過活動膀胱 | 3% | 8% |
ご紹介時にご用意いただくもの
- 診療情報提供書(紹介状)
- 生検後であればプレパラート
- 画像診断資料(施行してある場合)
初診から治療までの手順
-
初診
前立腺生検標本の当院病理医による確認
臨床病期と適応の確認
診察、小線源治療法と他の選択枝の説明
適応と判断されれば治療の説明・治療の予約 -
第2回目 受診
外来にて治療計画作成のための経直腸超音波検査とCT
これらの結果から治療計画をたて、線源(I-125)を発注します -
入院
線源が届きますのでそれに合わせて入院していただきます。翌日に治療を行います
-
退院
3泊4日の入院予定です
-
1か月後
外来にてCTを撮影し,治療の検証を行います
-
その後の受診予定
原則として治療後2年までは3か月ごとに受診、その後は6ヶ月ごとに受診していただきますが、他院からご紹介いただいた患者さんも1年間は当院で診させていただきます。
治療までの待ち時間
現在は週2~4例の治療を実施しています。
予約済みの患者さんが常に約12〜20名いらっしゃいますので実際の治療は約1〜2ヶ月先になります。その間の薬による治療の必要性などについては個々にご相談させていただきます。
関連コンテンツ
長野市民病院では、平成25年3月にラルスによる放射線治療を開始いたしました。
この治療が行えるのは、北信地域では当院のみであり、厚生労働省指定の「地域がん診療連携拠点病院」として、関係診療科と放射線治療科が連携し、患者さんが安心して質の高い治療を受けることができるよう努めてまいります。

ラルスについて
遠隔操作密封小線源治療 ラルス(RALS:Remote After Loading System)は、主に子宮や胆道などの管腔臓器に発生したがんに対して行う放射線治療(腔内照射)です。
管腔臓器以外にも、舌がんや前立腺がんなどに対して直接腫瘍内に細い管を刺し、ラルスを利用して治療を行うこともあります(組織内照射)。
ラルスの治療内容について
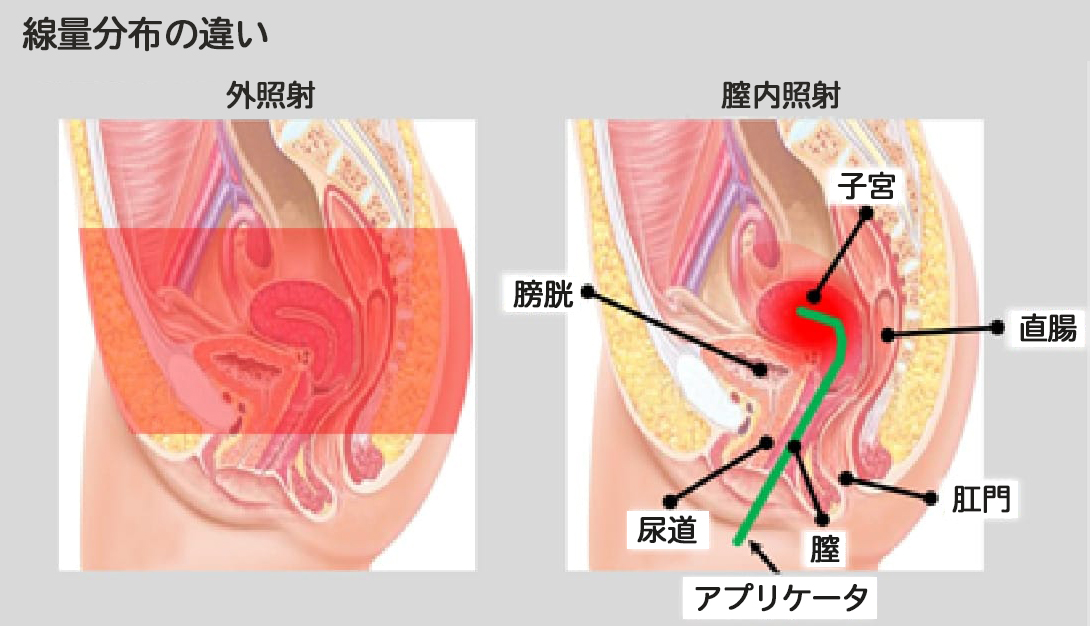
一般的な放射線治療装置(リニアックなど)は、体から約1メートル離れた場所から放射線を照射(外部照射)しますが、ラルスは体の中から放射線を照射する治療です。
放射線を出す物質(線源)を腫瘍のすぐ近くないしは腫瘍内部に5分〜15分間程度静止させることにより、集中的かつ効率的に腫瘍へ放射線を照射することができるのです。
その一方で、腫瘍から離れた正常組織にはほとんど影響がないため、放射線による副作用の低下が期待されます。
適応疾患について
- 子宮頸がん
- 子宮頸がん術後の局所再発
- 子宮体がん(手術困難例・手術拒否例)
- 前立腺がん(高リスク群)
子宮頸がん治療について

ラルス治療の代表的適応疾患に 「子宮頸がん」があります。 子宮頸がんの放射線治療においては、子宮内に1本のタンデム、腔内には2本のオボイドという名称のアプリケータを設置します。
外部照射とラルス(腔内照射)を組み合わせて治療することで治療成績が向上し、手術とほぼ同程度の結果が得られるというデータが報告されています。
ラルスはすでに国内外で広く行われており、保険適用にもなっています。
前立腺がん治療について
高リスクと呼ばれる進行が早く、治療抵抗性になりやすい前立腺がんに対するラルス治療は、手術やIMRTなどの放射線外照射治療より、高い治療効果が期待できます。
保険適応のある放射線治療の中では、最も多くの放射線線量を、副作用を減らして照射することができます。
転移の無い局所進行がんも治療対象です。
前立腺がんに対するラルスの適応
- 臨床病期T3以下:前立腺周囲にとどまっている
- 転移が無い
- PSA とグリソンスコアは不問
- 骨盤内への放射線治療の既往が無い
- 前立腺容積が40ml以下:ホルモン療法による縮小後でも可能
- 前立腺肥大症の手術の既往が無い
- 80才以下
- 腰椎麻酔が可能
治療に必要な入院について
子宮頸がん・子宮体がんについて
子宮頸がん・子宮体がんの治療は、原則1泊入院となります。
子宮頸がん術後の局所再発の場合は、日帰り治療が可能です。
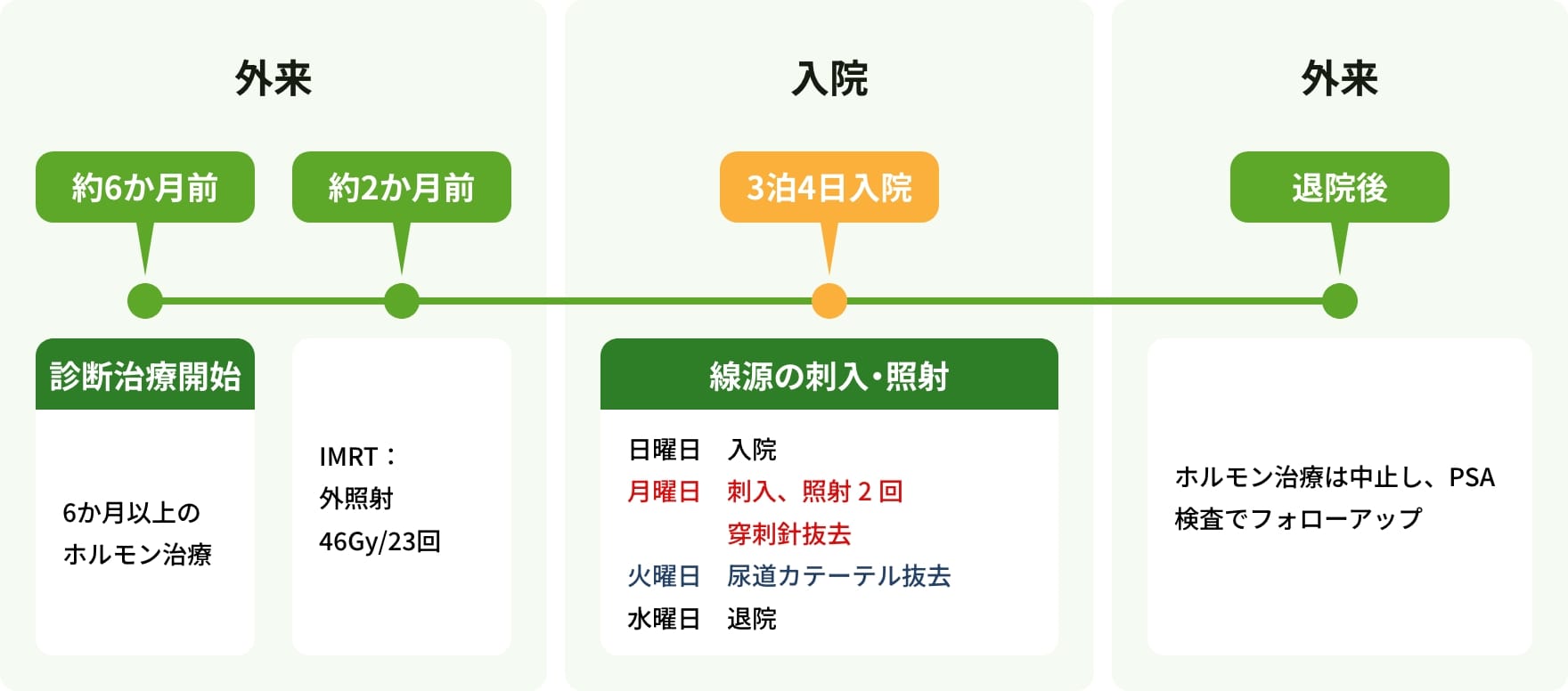
前立腺がんについて
前立腺がんの場合は、治療効果を高めるために、6ヶ月間のホルモン療法と23回のIMRT(強度変調放射線治療)も併用します。
最後に、3泊4日の入院でラルス治療を行います。
関連コンテンツ
がん診療について
- がんとの共生
- がん診療を支える
病院の⼒
なにをお探しですか?

